国内外の動向
世界中の多くの学術団体及び専門職集団が,SDHについての報告や健康格差の縮小への勧告を出している.WHOは健康格差を縮小する社会環境の整備を提言し,医師をはじめ医療従事者・関係団体にSDHを意識した診療・支援を行うことを推奨している
▼ 引用文献
CSDH. Closing the gap in a generation: health equity through action on the social determinants of health. Final report of the commission on social determinants of health. Geneva: World Health Organization. 2008. [not revised; cited 22 Feb 2022]. Available from: http://who.int/social_determinants/thecommission/finalreport/en/
.英国やカナダの学術団体は,医療専門職が健康格差に立ち向かうことができることを声明文や行動指針として記している
▼ 引用文献
Cottam B, Chandaria K. How doctors can close the gap. London: Royal College of Physicians. 2010 Jun. [not revised; cited 22 Feb 2022]. Available from: https://www.rcplondon.ac.uk/file/2586/download?token=5ihvuF43
▼ 引用文献
The college of family physicians of Canada. Best Advice Guide: Social Determinants Of Health. Ontario: The college of family physicians of Canada; Mar 2015. [not revised; cited 22 Feb 2022]. Available from: http://patientsmedicalhome.ca/files/uploads/BA_Social_D_ENG_WEB.pdf
.世界医師会は,すべての医師は健康格差の重要性を認識し,患者や家族がさらされているSDHを特定し,すべての国民が地理的,社会・年齢・性別・宗教・人種,経済状況,性自認・性的指向に関わらず,必要な予防および医療を公平に受けることができるように,アドボケートすることを求める声明を出している
▼ 引用文献
World medical association. WMA statement on inequalities in health. New Delhi: World medical association; Oct 2009. [not revised; cited 22 Feb 2022] Available from: https://www.wma.net/policies-post/wma-statement-on-inequalities-in-health/
.
- アドボケート(advocate)・アドボカシー(advocacy)
- 本来個人がもつ権利をさまざまな理由で行使することが難しい状況にある人に代わり,その権利を代弁・擁護し権利の実現を支援する行為・またはその行為者をアドボケート(advocate)と呼び,権利を代弁・擁護し支援する機能をアドボカシー(advocacy)と呼ぶ.
これらの声明の多くが,特に,子どもの生育環境の整備を重視している.子どもの貧困や社会的に困難な状況は,幼少期の健康格差にとどまらず,ライフコースにわたる身体及び成長に悪影響を与えると指摘している
▼ 引用文献
AAP COUNCIL ON COMMUNITY PEDIATRICS. Poverty and Child Health in the United States. Pediatrics. 2016;137(4):e20160339 doi: 10.1542/peds.2016-0339
.アメリカ小児科学会は,子どもの社会経済格差を縮小するような経済政策・適切な栄養および安全な食の提供・安全で購入可能な住宅の提供・両親の就業支援・質の高い公的教育を健康格差縮小のための方法として挙げている
▼ 引用文献
AAP COUNCIL ON COMMUNITY PEDIATRICS. Poverty and Child Health in the United States. Pediatrics. 2016;137(4):e20160339 doi: 10.1542/peds.2016-0339
.
日本でも,健康格差の認識と対応を求める動きが活発になってきている.厚生労働省は健康日本21(第二次)の中で,社会環境整備を通じた健康格差の縮小を目標に掲げている
▼ 引用文献
厚生労働省.健康日本21(第2次)の推進に関する参考資料.平成24年7月 厚生科学審議会地域保健健康増進栄養部会 次期国民健康づくり運動プラン策定専門委員会.東京:厚生労働省.2012. [not revised; cited 22 Feb 2022]. Available from: http://www.mhlw.go.jp/bunya/kenkou/dl/kenkounippon21_02.pdf
.日本学術会議は保健医療福祉政策・活動における健康格差の視点の欠如を指摘している
▼ 引用文献
日本学術会議. 提言 わが国の健康の社会格差の現状理解とその改善に向けて.東京:日本学術会議;Sep 2011. [not revised; cited 22 Feb 2022] Available from: http://www.scj.go.jp/ja//info/kohyo/pdf/kohyo-21-t133-7.pdf
.SDHの実態把握についての研究は近年加速度的に増加しているが,効果的な具体策についての研究や,それらを社会に実装する動きは未だ活発とは言えない
▼ 引用文献
近藤克則.健康格差社会への処方箋.医学書院.2017.
▼ 引用文献
武田裕子.格差時代の医療と社会的処方:病院の入り口に立てない人々を支えるSDH(健康の社会的決定要因)の視点.日本看護協会出版社.2021.
▼ 引用文献
一般社団法人オレンジクロス財団.社会的処方白書.2020.[not revised; cited 22 Feb 2022]. Available from: https://www.orangecross.or.jp/project/socialprescribing/pdf/socialprescribing_2020_01.pdf
.臨床現場においては,地域包括ケアシステムの担い手となる医療従事者が健康格差に取り組むことの重要性が十分認識されておらず,またSDHの課題を抱えている人達への対応法も系統的に整理されていない.とりわけ,SDHを踏まえたいわゆる「多職種連携」の仕組みづくり,すなわちSDH上の課題を有する人々についての情報を医療・行政・福祉それぞれの現場の専門職やその他のサービスの担い手の間で共有し,連携しながらケアを提供していくためのシステムを構築し,活発かつ継続的に運用していくことが求められる.近年では,そういった医療と地域福祉との連携の取り組みを「社会的処方」(social prescribing)と呼び活動する動きが活発である.また,社会的ケアが必要な人へ支援を提供するだけでなく,その人が社会の中で一定の役割を担い,全ての,多様な人が互いに支え合う「共生社会」の実現に向けてプライマリ・ケアの専門家がかかわっていくべきである.当事者を含む多様な利害関係者と協力してそのようなシステムを作り上げていくプロセスが必要である.
健康格差への対応の方法
WHOはSDHへの対応として,1)生活環境の改善,2)不公正な資源分配の是正とそのための組織連携,3)健康格差の測定とそれに対するあらゆる取り組みや政策の影響評価,という3つを推奨している
▼ 引用文献
CSDH. Closing the gap in a generation: health equity through action on the social determinants of health. Final report of the commission on social determinants of health. Geneva: World Health Organization. 2008. [not revised; cited 22 Feb 2022]. Available from: http://who.int/social_determinants/thecommission/finalreport/en/
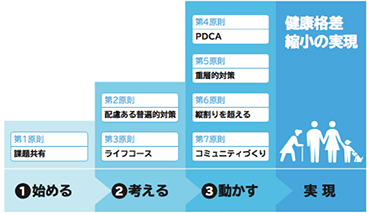
.日本では,WHOの推奨事項を踏まえ,2015年に公益財団法人医療科学研究所が「健康格差対策の7原則」を提案している(図5)
.このWHOの推奨事項を踏まえ,公益財団法人医療科学研究所が「健康格差対策の7原則」を2015年に提案している(図5)
▼ 引用文献
公益財団法人医療科学研究所.健康格差対策の7原則Ver.1.1.東京:公益財団法人医療科学研究所; 3 Aug 2017 [not revised; cited 22 Feb 2022]. Available from: https://www.iken.org/project/sdh/pdf/17SDHpj_ver1_1_20170803.pdf
.その内容は以下の通りである
第1原則:健康格差を縮小するための理念・情報・課題の共有(課題共有)
第2原則:貧困層など社会的に不利な人々ほど配慮を強めつつ,すべての人を対象にした普遍的な取り組み(配慮ある普遍的対策)
第3原則:胎児期からの生涯にわたる経験と世代に応じた対策(ライフコース)
第4原則:長・中・短期の目標(ゴール)設定と根拠に基づくマネジメント(PDCA)
第5原則:国・地方自治体・コミュニティなどそれぞれの特性と関係の変化を理解した重層的な対策(重層的対策)
第6原則:住民やNPO,企業,行政各部門など多様な担い手をつなげる(縦割りを超える)
第7原則:まちづくりをめざす健康以外の他部門との協働(コミュニティづくり)
公益財団法人医療科学研究所「健康の社会的決定要因(SDH)」プロジェクト ▼ 引用文献
公益財団法人医療科学研究所.健康格差対策の7原則Ver.1.1.東京:公益財団法人医療科学研究所; 3 Aug 2017 [not revised; cited 22 Feb 2022]. Available from: https://www.iken.org/project/sdh/pdf/17SDHpj_ver1_1_20170803.pdf
上記「7原則」を踏まえ「健康格差社会への処方箋」では,地域における幅広い連携を基に,地域環境を整え,誰もが社会的なつながりを維持できる環境づくりを進めることにより,「住んでいるだけで健康を維持できる環境づくり」の重要性が指摘されている
▼ 引用文献
近藤克則.健康格差社会への処方箋.医学書院.2017.
.前述のように,健康状態は社会経済状況による勾配を持ち,健康格差は特定の社会的に不利な人々だけの問題ではないため,社会的に不利な人々への配慮を強めながらも,基本的には,すべての人々を包摂する,普遍的な対策であることが求められる.社会的な困難を抱える方に適切な医療へのアクセスが保障されないことや,効果的・効率的な医療が提供できないことにより,プライマリ・ケア従事者が陰性感情を抱く可能性はあるが,一方で社会サービスと連携していると陰性感情が少ないことも知られている
▼ 引用文献
Kung A, Cheung T, Knox M, et al. Capacity to Address Social Needs Affects Primary Care Clinician Burnout. Annals of family medicine. 2019 Nov;17(6):487-494. doi: 10.1370/afm.2470.
.そこで,健康格差の客観的な把握を進め,社会環境の改善にかかわる多様な人々や組織との課題共有を進め,戦略的にマネジメントしていく必要がある.さらに,格差の問題は政治やメディアの動向の影響を受けやすいため,可能な限り,客観的なデータに基づく科学的な議論に基づく活動とすべきである.
SDHの問題に対しては重層的な対策が求められており,ミクロ・メゾ・マクロの3つのレベルで取り組むことが推奨されている
▼ 引用文献
The college of family physicians of Canada. Best Advice Guide: Social Determinants Of Health. Ontario: The college of family physicians of Canada; Mar 2015. [not revised; cited 22 Feb 2022]. Available from: http://patientsmedicalhome.ca/files/uploads/BA_Social_D_ENG_WEB.pdf
.ミクロレベル(医療機関内や診察場面:in practice)での取り組みとして,社会的要因をスクリーニングし必要な場合は介入すること,周縁化された人々にとっても医療機関を利用しやすいものにすること等が挙げられる.自分自身がもつ無意識の偏見に目を向けること,誰に対しても分かりやすい説明を行うことが公平性に配慮した医療を行うために必要と言われている
▼ 引用文献
Project TE: Addressing Social Determinants of Health in Primary Care- team-based approach for advancing health equity. AAFP 2018.
.前述の「社会的処方」の取り組みは,臨床現場を対策の起点とする仕組みとしても広がってきている.医療と,地域社会で活動する行政機関やサービス事業者,福祉系のNPOといった多様な組織との連携を進め,患者の社会的なリスクに対して患者の価値観と生活様式に沿って地域全体で対応することで,ケアの質の向上と患者の健康アウトカムの改善を達成することをねらいとしている.地域の資源や実情に応じた実践が望まれ,英国では国の国民保健サービス(NHS)制度の一環として導入を始めている
▼ 引用文献
Bickerdike L, Booth A, Wilson PM, et al. Social prescribing: less rhetoric and more reality. A systematic review of the evidence. BMJ Open. 2017 Apr 7;7(4):e013384. doi: 10.1136/bmjopen2016-013384.
.医療機関を起点とした社会的処方を進めるためには,個人の社会背景を評価する必要がある.一例として,個人の社会的な生活を構成する要素を「社会的バイタルサイン」とみなし,臨床でのマネジメントに活用する取り組みが行われている
▼ 引用文献
Mizumoto J, Terui T, Komatsu M, Ohya Akira, et al. Social vital signs for improving awareness about social determinants of health, J Gen Fam Med. 2019 Jul;20(4):164-165.
.
メゾレベル(地域やコミュニティ:in communities)での取り組みとして,地域や集団の健康に関するデータを収集し地域のステークホルダーと課題共有し活用すること,SDHに関して教育機関や現場および地域で学習の機会を提供すること,医療機関にたどり着けない方のために医療機関外での医療相談や訪問診療を提供すること,地域における多部門連携等が挙げられる
▼ 引用文献
The college of family physicians of Canada. Best Advice Guide: Social Determinants Of Health. Ontario: The college of family physicians of Canada; Mar 2015. [not revised; cited 22 Feb 2022]. Available from: http://patientsmedicalhome.ca/files/uploads/BA_Social_D_ENG_WEB.pdf
.
マクロレベル(社会:looking upstream)での取り組みとして,不公正な収入の格差の解消,社会的セーフティネットの拡大など,政策や文化に対する働きかけを通じて人々の健康状態や福祉の改善を図る.健康に及ぼす影響を考慮して作られた政策は“Healthy Public Policy(健康的な公共政策)
▼ 引用文献
The college of family physicians of Canada. Best Advice Guide: Social Determinants Of Health. Ontario: The college of family physicians of Canada; Mar 2015. [not revised; cited 22 Feb 2022]. Available from: http://patientsmedicalhome.ca/files/uploads/BA_Social_D_ENG_WEB.pdf
”と呼ばれ,日々の診療(ミクロレベル)や地域(メゾレベル)での取り組みに基づくプライマリ・ケアからのエビデンスの提供や,提言を行うなどの働きかけも期待される.
プライマリ・ケアの現場では,治療や健康づくりへの動機づけに困難を抱える人も多い.病気のケアや健康づくりに十分に関心を向けられない人々に対する行動科学的なアプローチの重要性も指摘されている.「無意識に行動する」「ついやってしまう」「我慢できない」といった人の情緒的・経験則的な行動を否定せず,このような認知行動特性を活用した行動決定支援法を健康格差対策に応用することが提案されている.たとえば,行動経済学の「ナッジ」の概念や,ソーシャル・マーケティングの応用である
▼ 引用文献
近藤尚己.健康格差対策の進め方.医学書院.2016.
.
以上の様な,SDHを踏まえたプライマリ・ケアの推進に向けた人材育成に向けて,プライマリ・ケア看護師,プライマリ・ケア認定薬剤師,家庭医療専門医や総合診療専門医等に求められるコンピテンシーの整理とその獲得・研鑽に向けたシステムの構築に向けて,日本プライマリ・ケア連合学会としての活動をより一層推進する.



